肺部檢查發現毛玻璃結節病灶時,需定期進行毛玻璃結節追蹤(建議3-6個月複查)。毛玻璃結節原因可能與發炎、感染或早期病變有關,其毛玻璃結節生長速度緩慢者多屬良性。若出現毛玻璃結節轉移跡象則需積極介入,毛玻璃結節治療方式包含手術切除或標靶藥物。早期發現是預後關鍵!
身為一個每天與肺部影像打交道的胸腔科醫師,我必須說,毛玻璃結節追蹤真是門學問。診間裡,焦慮的臉孔總是指著電腦螢幕上那片朦朧的陰影問:"醫生,這到底要不要緊?會不會變癌症?" 坦白說,每次解釋都需要時間和耐心,因為毛玻璃結節病灶的行為太捉摸不定了。讓我來聊聊我看過、追蹤過的無數病例,希望能把你心中的問號一個個解開。
毛玻璃結節原因
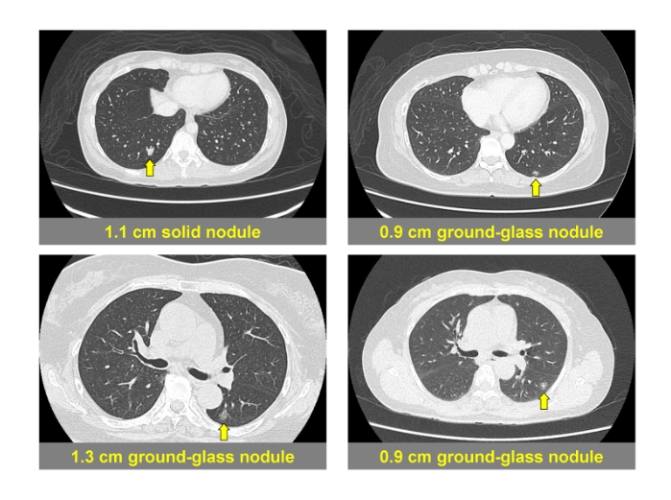
那片肺部影像裡的磨砂玻璃狀陰影,究竟從何而來?當我們談論毛玻璃結節原因時,這絕對是病人最迫切想知道的問題之一,也是我們毛玻璃結節追蹤計畫的起點。
肺部發炎留下的痕跡
最常見的毛玻璃結節原因,其實沒那麼嚇人。肺炎,尤其是非典型肺炎或黴漿菌肺炎,好了之後常會在肺部留下這種淡淡的影子,像個紀念章。時間通常是它最好的解藥,幾個月後再照,常常就消失了。這類型的毛玻璃結節病灶通常不需要太緊張,但初期追蹤確認是必要的。
局部出血或水腫
有時咳嗽太厲害,或是肺部受到一點小撞擊(可能自己都沒印象),微血管滲了點血或組織液,影像上也會呈現毛玻璃樣變化。這種毛玻璃結節原因通常變化快,追蹤時可能很快就改善或消失。
纖維化或疤痕組織
肺部經歷過傷害,比如嚴重的感染、吸入性傷害,癒合過程中產生的纖維化組織,在影像上也會顯現為毛玻璃結節病灶。這種病灶通常比較穩定,長期追蹤變化不大。
肺泡上皮細胞增生
這就開始進入癌前病變的範疇了。當肺泡表面的細胞有點"不安分"地增生,但還沒達到癌的標準,影像上就常表現為純粹的毛玻璃結節。這是毛玻璃結節追蹤中最需要留意的類型之一。
原位腺癌或微浸潤腺癌
當細胞的變異更進一步,發展成早期的肺癌(原位癌)或剛開始有點侵犯性的微浸潤癌,它們在電腦斷層上的經典表現就是毛玻璃結節,而且常帶有實體成分。這是極為重要的毛玻璃結節原因,直接影響治療決策。
其他少見原因
偶爾,一些過敏性肺炎、類肉瘤病、或罕見的感染(如黴菌)也可能以毛玻璃結節的樣貌表現。找出根本的毛玻璃結節原因,才能真正對症下藥或安排適當的毛玻璃結節追蹤策略。
毛玻璃結節生長速度
"醫生,它長得快嗎?" 這是診間最常聽到的問題之一。毛玻璃結節生長速度是毛玻璃結節追蹤的核心關鍵,它直接告訴我們這個結節的"個性"是溫和還是激進。
"惰性"是最大特徵
我得強調,大多數純粹或部分實性的毛玻璃結節病灶,生長真的很慢,慢到有時追蹤一兩年都看不出明顯變化。這種毛玻璃結節生長速度給了我們寶貴的時間窗去觀察,不用急著開刀。我常跟病人說,它們像是樹懶。
純毛玻璃 vs. 部分實性結節的差異
純粹的毛玻璃結節(pure GGO)通常長得最慢,幾年可能都沒什麼動靜。一旦裡面出現實體成分(變成部分實性結節),雖然整體生長速度還是偏慢,但實體部分變化可能相對快一點點,這部分就需要更密集關注。毛玻璃結節生長速度的評估必須分開看整體大小和實性成分變化。
體積倍增時間是關鍵指標
我們評估毛玻璃結節生長速度不是光憑感覺,而是精確計算"體積倍增時間"(Volume Doubling Time, VDT)。惡性腫瘤通常VDT在100-400天。但毛玻璃類型的早期肺癌,VDT常常超過400天,甚至長達數年!這種龜速生長,就是毛玻璃結節追蹤可行的重要基礎。
追蹤間隔的科學依據
為什麼第一次建議3-6個月後再追蹤?為什麼穩定後可以拉長到一年?這些都是基於龐大數據對毛玻璃結節生長速度的了解。間隔太短看不出變化,徒增輻射暴露和焦慮;間隔太久又怕錯失時機。這當中需要經驗的拿捏。
穩定不代表永遠安全
有些病灶追蹤了兩三年都沒變,病人就鬆懈了。但我必須提醒,極少數的病灶可能在長期穩定後突然開始變化。所以即使是穩定的毛玻璃結節病灶,持續的(雖然是間隔較長的)毛玻璃結節追蹤仍有必要,不能輕言停止。
影響生長速度的因素
雖然還不完全清楚,但研究顯示,吸菸史、結節的大小(特別是大於10mm)、實性成分的比例較高、邊緣不規則或有毛刺、位於肺上葉等因素,可能與稍快的毛玻璃結節生長速度有關。這也是我們評估風險的參考點。記得那個老菸槍李先生嗎?他的結節變化速度就比不吸菸的王老師快一些,不過這也只是個觀察趨勢,並非絕對。
毛玻璃結節轉移
"醫生,這樣一直追蹤,萬一它轉移了怎麼辦?" 這是病人心中揮之不去的恐懼。關於毛玻璃結節轉移的可能性,我必須給個相對安心的答案。
極低的轉移風險
首先,無論是純粹的毛玻璃結節(pure GGO),或是含有實性成分的部分實性毛玻璃結節,只要是屬於"原位腺癌"或"微浸潤腺癌"的階段,它們的毛玻璃結節轉移風險微乎其微,幾乎可以說是零。這也是為什麼積極監測(Active Surveillance),也就是毛玻璃結節追蹤,被認為是安全可行的策略。
轉移與浸潤程度相關
關鍵在於"浸潤"的程度。當癌細胞還乖乖地侷限在原位(AIS, 原位腺癌),或是只稍微突破基底膜一點點(MIA, 微浸潤腺癌),它們幾乎沒有能力進入血管或淋巴管去遠端毛玻璃結節轉移。真正的風險出現在浸潤程度更深時。
追蹤中偵測浸潤變化
毛玻璃結節追蹤的重要目的之一,就是在持續觀察中,及時偵測到病灶從"幾乎不轉移"的狀態(如AIS/MIA),進展到有潛在轉移風險的"浸潤性腺癌"的變化跡象。這些跡象可能包括實性成分比例增加、結節整體增大、形態變得更不規則等。
淋巴或遠處轉移極為罕見
在長期的臨床觀察和大規模研究中,對於持續追蹤、符合AIS/MIA特徵的毛玻璃結節病灶,發生淋巴結轉移或遠處器官(如骨、腦、肝)轉移的案例報告極少。這和傳統實體肺癌的預後截然不同。
勿與實性肺結節混淆
病人有時會聽朋友說"誰的肺癌轉移了",但通常指的是實性的傳統肺癌結節,其生物行為和毛玻璃結節病灶差異很大。混淆兩者會帶來不必要的恐慌。
手術切除後預後極佳
即使是在追蹤過程中發現變化而進行手術切除,只要病理確認仍處於AIS或MIA階段,手術治癒率接近100%,術後也不需要化療或放療。這更支持了對於適當的病例,毛玻璃結節追蹤是合理的第一步。我手上好幾位開完刀超過十年的病人,現在都活得好好的,定期回診就像老朋友見面。
毛玻璃結節治療

那麼,到底什麼時候該出手? 毛玻璃結節治療的決策從來不是簡單的二分法,而是基於毛玻璃結節追蹤的結果、病灶特徵和病人狀況的綜合評估。
觀察追蹤是主流首選
對於小型(通常指小於8mm)、純粹或實性成分極小的毛玻璃結節,尤其初次發現時,"觀察"就是最好的毛玻璃結節治療策略。定期的毛玻璃結節追蹤(低劑量電腦斷層)是標準做法。這絕不是消極,而是最符合病人利益的積極監測。我常說,按兵不動有時比急著動刀更需要智慧和勇氣。
手術介入的明確指標
當在毛玻璃結節追蹤過程中發現以下變化,手術切除通常是建議的毛玻璃結節治療方式:
- 結節整體增大:特別是增長幅度達到一定標準(例如直徑增加≥2mm,或體積有顯著變化)。
- 實性成分出現或增加:原本純粹的毛玻璃出現了實心成分,或原有的實心部分比例明顯變多、變大。這是惡性進展的重要訊號。
- 結節大小超過閾值:即使穩定,當純毛玻璃結節持續存在且大於10-15mm,或部分實性結節的實性成分大於6-8mm時,考慮其長期風險,也會建議處理。
- 形態學上的惡性特徵變得明顯:例如邊緣出現明顯分葉、毛刺,或內部有空泡徵等。
手術方式的選擇
目前主流的毛玻璃結節治療手術是"胸腔鏡微創手術"(VATS)。根據病灶大小、位置和病理預期:
- 楔狀切除:切除包含結節的一小塊楔形肺組織。適用於週邊、小的、預期為AIS/MIA的病灶。
- 肺節切除:切除整個肺葉中的一小節(肺節)。平衡了腫瘤切除的完整性與肺功能的保存,是許多部分實性結節的選擇。
- 肺葉切除:切除整個肺葉。較少用於單純的毛玻璃結節病灶,除非術中冰凍切片顯示浸潤範圍較廣或位置特殊。
立體定位放射治療(SBRT)
對於因心肺功能極差、高齡或合併其他嚴重疾病無法承受手術的病人,若其毛玻璃結節病灶高度懷疑為惡性且需要處理,SBRT 是一個替代的毛玻璃結節治療選擇。它利用精準高劑量的放射線消滅腫瘤,但長期控制率與手術相比仍有些差距,且無法取得組織做完整病理診斷。
冷凍消融或熱消融
這類經皮穿刺的微創技術仍在發展中,主要用於無法手術也不適合放療的極高風險病人。應用於毛玻璃結節尚屬試驗性質,成效和長期結果有待更多研究驗證,目前不能視為標準毛玻璃結節治療。
處理多發性結節的策略
不少病人同時有兩顆、甚至更多顆毛玻璃結節。這時毛玻璃結節治療策略就更複雜!原則是優先處理風險最高(如最大、實性成分最多、變化最快)的病灶,盡量保存肺功能。其他病灶則持續毛玻璃結節追蹤。避免一次大刀闊斧地切除所有結節,這對肺功能的傷害太大。張女士的例子讓我印象深刻:雙肺多發毛玻璃結節,八年間分三次微創手術處理了三個進展的病灶,現在追蹤其他的穩定中,生活質量依然不錯。
毛玻璃結節病灶
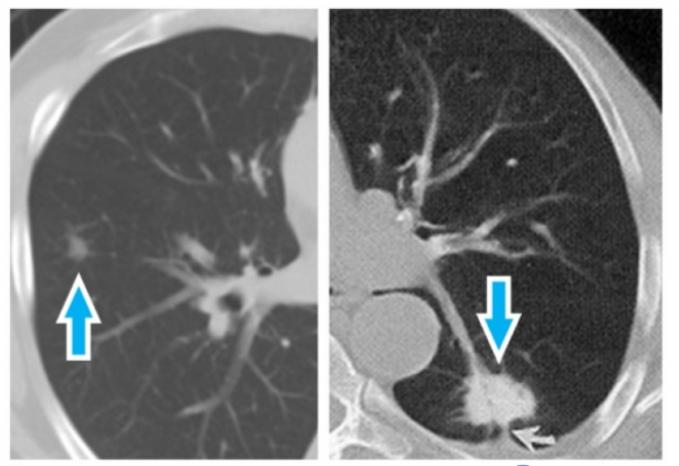
每個毛玻璃結節病灶都有獨特之處,需要細緻的評估和解讀。這也是毛玻璃結節追蹤必須個體化的原因。
影像特徵解讀
我們看電腦斷層影像,不只是看"有"或"沒有",更要看細節:
- 密度:是均勻的純毛玻璃?還是混雜了實性成分(稱為部分實性結節)?實性成分的比例和大小至關重要。
- 大小:精確測量整體直徑和實性成分直徑(如果存在)。
- 形狀與邊緣:邊緣是光滑、模糊,還是有分葉、毛刺狀?內部有沒有空泡或支氣管充氣徵?
- 位置:位於肺的哪一葉?週邊還是靠近中央?這影響手術處理的難易度。這些特徵共同構成我們對這個毛玻璃結節病灶風險的初步判斷。
病理亞型與意義
手術切除後,病理科醫師會在顯微鏡下給出最終診斷,常見類型包括:
- 非典型腺瘤樣增生:公認的癌前病變,進展風險低,一般只需持續追蹤。
- 原位腺癌:最早期的癌,僅限於肺泡結構內生長,完整切除即治癒。
- 微浸潤腺癌:癌細胞輕微突破基底膜(浸潤範圍≤5mm),預後仍極佳。
- 浸潤性腺癌:浸潤範圍>5mm,預後視亞型和分期而定,需更積極處理。 理解病理結果,能回過頭來驗證我們毛玻璃結節追蹤期間的判斷是否準確。
單發 vs. 多發病灶
發現單顆結節和多顆結節,背後的意涵和處理策略不同:
- 單發病灶:相對單純,風險評估和治療決策主要圍繞這顆結節本身。
- 多發病灶:這很常見!可能代表瀰漫性的肺泡損傷、多發性原位癌,或是轉移(但毛玻璃型態的轉移很少見)。重點是評估每一顆的特性及其整體對肺功能的潛在影響,區分哪些需要優先處理,哪些可以安心追蹤。多發性並不總是壞消息。
與其他肺部疾病的鑑別診斷
並非所有毛玻璃影都是結節!有時需要和暫時性的肺炎、過敏性肺泡炎、肺水腫、肺出血,甚至是間質性肺病(如非特異性間質性肺炎)的毛玻璃變化區分。這就需要結合病人的症狀(咳嗽、喘?發燒?)、病史、抽血結果,甚至短期治療後再掃描來判斷。影像上看似毛玻璃結節病灶,也可能是其他問題的表現。
追蹤影像的比較技巧
有效的毛玻璃結節追蹤,關鍵在於"精確比較"。我們會將前後幾次的影像並排,仔細對照:
- 使用相同的影像重建條件(例如切片厚度、演算法)。
- 盡量在相似的呼吸深度(吸氣末)拍攝影像。
- 使用軟體工具精確測量大小、體積和實性成分的變化。肉眼判斷有時不可靠,數字化的比較才能客觀評估毛玻璃結節生長速度。
病患溝通與焦慮管理
坦白說,處理毛玻璃結節病灶,技術層面固然重要,但安撫病人的焦慮更是藝術。看著那片陰影卻什麼都不做,對病人來說很煎熬。我會花時間解釋為什麼追蹤是安全的選項,強調毛玻璃結節轉移風險極低,說明我們會在毛玻璃結節追蹤中嚴密監視變化。建立信任和理解的醫病關係,是成功管理這些病灶不可或缺的一環。李小姐每三個月回診都緊張得要命,後來我讓她參與影像比較,親自看到結節沒變化,她才慢慢放下心來。
Q&A:關於毛玻璃結節追蹤的常見疑惑
肺部毛玻璃會消失嗎?
有可能!特別是如果它的毛玻璃結節原因是暫時性的發炎、感染後遺症、或輕微出血水腫,在後續的毛玻璃結節追蹤過程中,隨著時間(幾週到幾個月),這些良性的毛玻璃變化常常會自行吸收消失不見。這也是為什麼初次發現的毛玻璃病灶,我們通常不會急著下結論或處理,而是建議過一陣子再做電腦斷層確認。如果消失了,皆大歡喜;如果還在,我們再根據它的樣貌決定下一步。不過,如果是屬於癌前病變或早期癌的病灶,它就不太可能自行消失,但幸運的是,它們生長緩慢,長期毛玻璃結節追蹤是安全的策略。
肺部有毛玻璃是什麼意思?
"肺部有毛玻璃"這個描述,指的是在電腦斷層影像上,肺部出現一片(或多片)像磨砂玻璃一樣的、朦朧的半透明區域。它代表那個區域的肺泡(肺的微小氣囊)沒有被空氣完全充滿。可能的原因很多樣,包括肺泡壁輕微增厚、肺泡腔內有少量的液體(如發炎細胞、滲出液、血液)、或是肺泡部分塌陷。它本身只是一種"影像表現",就像發燒是一個"症狀",背後代表什麼病,需要進一步探究它的毛玻璃結節原因。可能是完全良性的、暫時性的變化,也可能是非常早期的肺癌表現(特別是當它呈現圓形或類圓形,形成一個結節狀時)。所以,看到報告寫"毛玻璃",先別驚慌,最重要是找胸腔專科醫師解讀影像,並討論是否需要以及如何安排毛玻璃結節追蹤計劃。
肺部毛玻璃要追蹤多久?
毛玻璃結節追蹤的持續時間,真的沒有一個放諸四海皆準的答案,它取決於非常多因素:
- 結節本身的特性:是純毛玻璃還是部分實性?有多大?邊緣如何?初次發現時,風險高的追蹤會更密集、時間更長。
- 穩定性:這是關鍵!如果在連續幾次(通常是2-3年)的毛玻璃結節追蹤中,結節的大小、密度、形態都完全沒有變化,特別是純粹的小毛玻璃結節,那麼追蹤間隔可以逐漸拉長(例如從半年變成一年,最後甚至兩年),理論上若持續穩定,追蹤數年後是有機會停止的(但醫師和病人通常還是會選擇偶爾看看)。然而,對於部分實性結節,或是追蹤中有任何可疑變化的結節,即使變化很慢,毛玻璃結節追蹤的年限通常會建議更長,甚至持續終身。我通常會告訴病人,對於穩定的小純毛玻璃結節,至少追蹤滿五年沒有變化,才比較有把握。記住,毛玻璃結節生長速度極慢是常態,穩定追蹤幾年不代表未來絕對不會變化,只是風險極低。
毛玻璃多大要開刀?
決定開刀與否,"大小"固然重要,但絕非唯一標準!單純只問"多大要開刀"容易產生誤解。以下是綜合考量點:
- 生長變化:這通常比初始大小更重要!在毛玻璃結節追蹤過程中,如果發現結節明顯變大(例如整體直徑增加≥2mm,或體積有明確增長),或是實性成分出現、增加,這通常是建議手術的強烈指標,即使它原本不大。
- 絕對大小:
- 純毛玻璃結節:即使大於10mm甚至15mm,如果持續穩定不變,未必需要馬上開刀,可以持續追蹤。但如果大於15mm且持續存在,或是病人焦慮程度高,經充分溝通後也可能考慮手術。
- 部分實性結節:當"實性成分"的大小持續大於6-8mm(這是國際指引如Fleischner Society的重要標準),通常會建議手術切除,因為實性成分越大,代表浸潤性癌的可能性越高。
- 形態特徵:即使大小未達上述標準,如果結節邊緣出現明顯的分葉、毛刺,或內部有空泡徵等高度懷疑惡性進展的形態學變化,也會傾向建議手術。
- 病人因素:年齡、整體健康狀況、肺功能、手術風險、個人意願及承受焦慮的能力,都是共同決策的重要部分。 所以,答案是:沒有單一的數字閾值。8mm的純毛玻璃結節持續穩定,可能只需追蹤;但一個6mm卻在追蹤中實性成分從0mm長到5mm的部分實性結節,就該考慮手術了。毛玻璃結節治療的決策是動態的,建立在仔細的毛玻璃結節追蹤和醫病充分溝通之上。黃先生那個8mm純毛玻璃結節,追蹤五年紋風不動,我們決定繼續觀察;而陳太太的結節雖然只有7mm,但半年後實性部分冒出來且長到5mm,我們就討論了手術選項。