瞭解肺結節知識對健康管理至關重要,它涵蓋肺結節原因如吸菸、環境污染或家族遺傳。常見肺結節症狀包括持續咳嗽、胸痛或呼吸困難,需及時診斷。肺結節治療選項多元,從定期追蹤到藥物介入;嚴重時需肺結節手術切除病灶。然而,肺結節手術後遺症如疼痛、感染或肺功能受損風險需謹慎評估,確保復原順利。整體而言,綜合資訊有助於降低風險並提升生活品質。
目錄
好的,没问题。作为一名胸腔外科医生,跟大家聊聊「肺結節」这个话题再自然不过了。每天门诊都能碰到拿着报告一脸担忧的病人,问我:“医生,我这个肺結節怎么办?” 今天我就以医生的视角,跟大家详细聊聊这个越来越常见的发现。放心,我会尽量用大家听得懂的话来解释,避开那些让人头疼的医学专有名词堆砌。
說真的,現在低劑量電腦斷層(LDCT)普及之後,發現肺結節的人真的越來越多。有時候病人只是做個健康檢查,或者因為咳嗽照個片子,就被告知有肺結節,難免會緊張。別慌,我們一步步來拆解。
肺結節知識:認識這個肺部小陰影
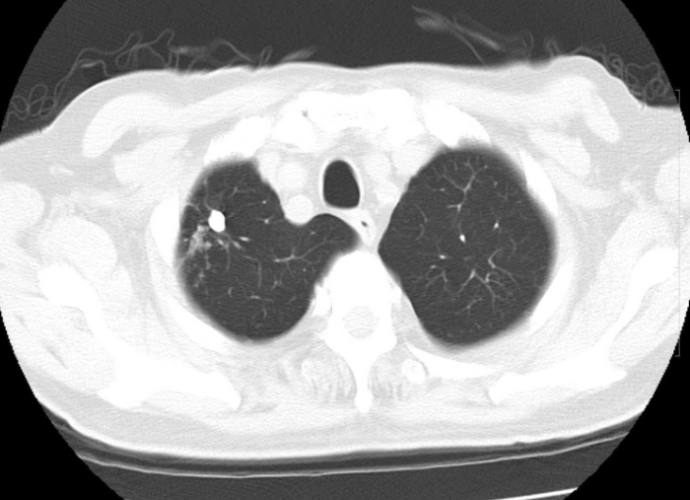
肺結節到底是什麼?
肺結節,說白了就是在肺部影像上(通常是電腦斷層掃描,CT)看到的一個小點點、小團塊。聽我說,這個小點的定義非常重要:它必須是圓的或類圓的,邊界相對清晰,而且直徑小於或等於3公分。如果大於3公分,我們就不叫它肺結節了,我們稱之為「腫塊」,性質和處理方式會很不一樣。所以下次聽到肺結節,心裡要有個概念:大小是個關鍵指標。這個「肺結節知識」是理解後續所有問題的基礎。
肺結節是怎麼被發現的?
最常見的就是胸部X光片和胸部電腦斷層掃描(CT)。胸部X光相對便宜、輻射低,但有它的限制,比較小的結節或者位置刁鑽的被肋骨擋住的結節,X光可能就看不到了。現在很多健康檢查會納入低劑量電腦斷層(LDCT)篩檢早期肺癌,它的靈敏度高太多了,1-2毫米的小點點都能抓出來。很多原本X光看不到的肺結節,一做LDCT就無所遁形,這也是為什麼感覺「肺結節」變多了的原因之一。這點「肺結節知識」能幫助大家理解為何近年來診斷率提高。
肺結節的性質分類
發現肺結節,大家最關心的肯定是:這是良性的還是惡性的?嗯…影像上看到的只是一個影子,就像看皮影戲,單憑形狀很難百分百確定裡面是什麼。我們會根據很多影像特徵來判斷:它的大小、形狀是否規則、邊緣是光滑還是像毛玻璃或是有毛刺、內部密度是實心的還是像磨玻璃(GGO)、有沒有鈣化?鈣化的形態也很重要… 這些細節綜合起來,醫師心裡會有一個良惡性的初步評估。這就是為什麼拿到報告,醫生常常不會立刻給定論,需要追蹤或進一步檢查。掌握這些「肺結節知識」對理解醫生的判斷很重要。
肺結節的大小意義重大
肺結節的大小真的太關鍵了!一般來說:
- 小於5毫米:我們稱為「微結節」,惡性的機率非常低(通常
- 5-10毫米:風險開始提高,但依然不算高。這時候需要更密切的追蹤,可能3個月、6個月或一年就要再檢查一次,看它有無變化。
- 大於10毫米:這個尺寸的肺結節風險就比較需要重視了,惡性的可能性明顯升高。醫生會根據影像特徵和病人的風險因素(抽菸史、家族史等)來決定追蹤間隔或是否直接進一步檢查(如切片)甚至手術。這個「肺結節知識」直接影響後續的處置流程。
單發與多發肺結節
有些人照出來只有一個孤零零的肺結節,有些人則是好幾個散在肺裡。大家常以為多個更可怕,其實不一定。單個肺結節,如果是惡性的,那就是原發性肺癌的可能性高。多發性肺結節,成因反而比較複雜,可能是感染後的發炎小疤痕(像之前得過肺炎、肺結核好了之後留下的)、過敏性或自體免疫疾病相關(如類肉瘤),或者是全身性疾病轉移到肺部的表現。當然,也有可能是多發的原發性肺癌(較少見)。醫生需要結合整體影像、病史來判斷。這部分的「肺結節知識」能緩解多發患者的不安。
磨玻璃樣肺結節(GGO)特別在哪?
這是近年來CT篩檢特別常遇到的類型。它看起來不像實心的小球,而是像一小片半透明的磨砂玻璃蓋在肺實質上,肺紋理還能隱約透過來。純粹的磨玻璃結節(pGGO)或者混合了部分實質成分的(mGGO,也叫部分實變結節),它們的生長速度通常比實心結節慢很多,惡性的比例相對高,但如果是惡性的(通常是肺腺癌前期病變或早期肺腺癌),反而預後通常非常好,生長惰性,轉移風險相對低。所以發現這種類型,醫生會比較有耐心,追蹤時間可能拉得比較長,觀察它的變化趨勢,急著開刀未必是最好的選擇。理解這種特殊類型的「肺結節知識」很重要。
肺結節原因:為什麼我的肺會長這個?
發現肺結節,大家第一反應就是:“為什麼是我?” 原因真的很多樣:
良性原因佔多數
先別自己嚇自己!統計上,絕大部分的肺結節,特別是小的、初次發現的,其實是良性的。常見的良性「肺結節原因」包括:
- 陳舊性疤痕/肉芽腫:以前肺部受過傷,像肺結核、黴菌感染(譬如台灣常見的組織漿菌)、細菌性肺炎、吸入異物等,好了之後留下的疤痕組織或慢性發炎小肉芽腫。這是最常見的原因!
- 良性腫瘤:比如肺部的「硬化性血管瘤」(Sclerosing Hemangioma, 現在多稱 Pneumocytoma)、「錯構瘤」(Hamartoma - 裡面可能混有脂肪、軟骨組織,CT上看到脂肪密度是特徵) ,這些通常生長緩慢甚至不長。
- 感染性:正在發生的或亞急性的感染,像黴菌球(Aspergilloma)、肺膿瘍早期或小範圍的肺炎。有時候身體其他地方感染,小膿栓跑到肺裡形成小膿瘍,也可能看起來像結節。
- 發炎或自體免疫相關:類肉瘤(Sarcoidosis)、風濕性結節(Rheumatoid Nodule)等疾病也可能在肺部形成結節。這是另一類重要的「肺結節原因」。
惡性原因:最讓人擔憂的
這當然是發現肺結節後最需要排除的狀況。惡性「肺結節原因」主要有:
- 原發性肺癌:這是單一肺結節最常見的惡性原因。其中肺腺癌特別容易表現為磨玻璃結節或部分實變結節。抽菸雖然是肺癌最主要風險,但現在不抽菸的女性得肺腺癌的比例也越來越高,原因複雜(環境、基因等)。
- 轉移性肺癌:身體其他部位的癌症(如大腸癌、乳癌、腎癌、頭頸癌等)擴散到肺部形成的結節。這種情況通常是多發的(當然也有單發的),需要結合病史判斷。這也是重要的「肺結節原因」,尤其是有其他癌症病史的患者。
影像學上的模仿者(假性結節)
有時候影像上看起來像肺結節,但其實根本不是肺實質裡的東西!比如:
- 皮膚上的痣、疣或小腫塊。
- 乳頭陰影(特別是女性做X光時)。
- 肋骨骨折癒合後的骨痂。
- 血管的橫切面(特別是在肺門附近)。
- 胸膜上的小斑塊或結節。 好的放射科醫師會仔細分辨這些「偽裝者」。了解這些可能性也是完整「肺結節原因」的一部分。
誰是肺結節的高風險族群?
了解哪些人特別需要注意,也是理解「肺結節原因」的預防面。風險因子包括:
- 吸菸史:老菸槍或菸齡長、菸量大的人,風險最高。戒菸永遠不嫌晚!
- 年齡:年紀越大,風險越高。五六十歲以上發現結節要更謹慎。
- 肺癌家族史:直系親屬(父母、兄弟姊妹)有人得過肺癌,風險會增加。
- 暴露史:長期暴露於石綿、氡氣、二手菸、某些重金屬或空氣污染嚴重環境。
- 有COPD或肺纖維化病史:這些慢性肺病本身也會增加罹癌風險。 有這些風險因子,發現肺結節時,醫師會更積極地評估或追蹤。這些背景是評估「肺結節原因」為惡性可能性的關鍵。
為什麼現在肺結節這麼常見?
這是門診常被問到的問題。我說啊,主要是因為檢查技術進步了!以前用傳統X光,很多小結節根本看不到。現在LDCT這麼普及又敏感,自然就「發現」了很多以前存在但沒被看到的東西。絕大部分這些新發現的小結節都是良性的、陳舊的疤痕。所以,與其說肺結節變多了,不如說是我們「看」到的變多了。這是技術進步帶來的「肺結節原因」診斷率上升現象。
肺結節會傳染嗎?
這點可以完全放心!肺結節本身不是傳染病。它是一個影像發現,背後的原因如果是感染性的(比如活動性肺結核或某些黴菌感染),那這個感染本身可能有傳染性(如肺結核),但結節這個形態本身不會從一個人「傳」給另一個人。所以,別擔心跟有肺結節的人接觸會被傳染結節。
肺結節症狀:它會讓我有感覺嗎?
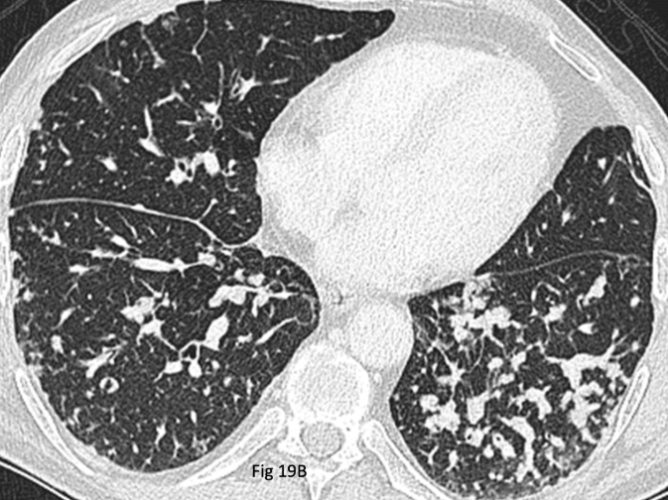
這是另一個關鍵問題。很多人是體檢偶然發現的,完全沒症狀。這很正常!
絕大多數無聲無息
非常重要! 尤其是小的肺結節(不會引起任何症狀。它們就靜靜地待在那裡,不痛不癢,不咳嗽也不喘。所以,靠有沒有症狀來判斷有沒有肺結節,是完全不可靠的!這也是為什麼健康檢查用CT篩檢有它的意義,能抓到這些早期的、無聲的變化。理解大多數肺結節症狀是「無症狀」,可以避免過度恐慌。
何時可能出現症狀?
比較大的肺結節,或者位置特殊的,或者剛好碰上其他狀況,才「可能」產生一些相關的「肺結節症狀」,但這些症狀通常很 不特異,也就是說,很多其他肺部問題也會有類似症狀:
- 咳嗽:如果結節長在靠近大支氣管的地方,刺激到氣管,可能引起慢性咳嗽。但咳嗽原因千百種,感冒、過敏、氣喘、胃食道逆流更常見。
- 咳血(痰中帶血絲):這是比較需要警惕的症狀!如果結節侵蝕到旁邊的小血管,可能導致痰中帶血絲。但支氣管擴張、嚴重肺炎、肺結核也會。有咳血一定要就醫檢查。
- 胸痛:如果結節長在貼近胸膜的位置,侵犯或刺激到敏感的肋膜,可能引起胸痛,通常在深呼吸或咳嗽時更明顯。但胸痛更常見的原因是肌肉拉傷、肋軟骨炎、心臟問題等。
- 呼吸困難(喘):除非肺結節非常大(大於3公分的腫塊),或多到佔據大量肺實質,或者合併有肋膜積水、氣胸等併發症,否則單一小結節不太會引起可察覺的喘。喘的原因更多是氣喘、COPD、心臟衰竭等。
- 反覆肺部感染:如果肺結節剛好堵住某小支氣管,可能造成阻塞性肺炎,同一部位反覆發炎。
重點是:不要因為沒有症狀就輕忽追蹤,也不要因為有咳嗽胸痛就斷定是結節造成的。這些「肺結節症狀」通常只在特定情況下出現,且不是診斷依據。我常常告訴病人,你現在的咳嗽,九成九跟你報告上那個5mm的小結節無關,別自己嚇自己。描述這些「肺結節症狀」是為了說明其非特異性和出現的條件。
肺結節治療:不只有開刀一條路
發現肺結節怎麼辦?別緊張,治療策略很多元,醫師會根據風險評估來決定。
觀察追蹤:最常用也最重要的策略
對於風險低的肺結節(小的、影像特徵良性的、沒有危險因子的),定期用低劑量CT追蹤是最標準、也最常採用的「肺結節治療」方法。為什麼?因為大部分是良性的,不會變也不會害你。追蹤的目的在於監視它有無變化:變大了?實質成分增加了?形態變差了?如果追蹤一兩年都沒變化(特別是實心小結節),那基本可以放心是良性的。追蹤的間隔(3個月、6個月、1年、2年)由醫師根據初始風險評估來決定。磨玻璃結節的追蹤期通常會更長(可能長達5年),因為它們變化慢。耐心配合追蹤是非常關鍵的「肺結節治療」手段。
診斷性工具:切片檢查
當醫生評估肺結節的惡性風險屬於中度,或者追蹤期間發現它有變化(比如變大、實質成分增加),但又還沒到需要立刻開刀的程度,或者病人因為身體狀況無法手術,需要先確診,這時就可能考慮做切片檢查,取得組織病理診斷。這是「肺結節治療」前確診的重要手段。方法主要有:
- 電腦斷層導引細針穿刺切片(CT-guided biopsy):病人趴著或躺著,在CT精準定位下,從體外用細針穿過胸壁刺入結節,取出少量細胞或組織。適用於位置靠周邊、不太小的結節。好處是相對微創,門診可做。風險是可能有氣胸(肺被扎破漏氣)、咳點血。
- 支氣管鏡相關切片技術:對於位置靠近中央、接近大支氣管的結節,傳統支氣管鏡伸進去,如果看得到就可以直接夾取。但很多周邊小結節傳統支氣管鏡搆不到。這時會用進階技術:
- 超音波支氣管鏡(EBUS):在支氣管鏡頭端裝上超音波探頭,可以掃描氣管旁的淋巴結或鄰近氣管的肺部病灶並進行切片。對診斷縱膈腔淋巴結或鄰近中央的病灶特別有用,對真正周邊的肺結節幫助有限。
- 電磁導航支氣管鏡(ENB):像GPS導航一樣,配合病人術前CT影像,系統規劃出到達周邊肺結節的路徑,導引帶有彎曲導管的支氣管鏡到達目標附近進行切片。適合深部的小結節,侵入性比經皮穿刺低(氣胸風險較低),但技術難度高些,也可能取不到足夠檢體。 切片結果如果確定是惡性,就進入治療階段(通常是手術或其他治療);如果是良性,通常就繼續追蹤或解除警報。切片是重要的「肺結節治療」決策輔助工具。
非手術治療選項
對於確診為惡性、但因病人年紀太大、心肺功能極差、有其他嚴重疾病無法承受手術的病人,或者病人堅決拒絕手術,或者是非常早期、生長極度緩慢的癌前病變(如純磨玻璃結節),醫師可能會考慮非手術的治療方式,作為替代性的「肺結節治療」:
- 立體定位放射治療(SBRT/SABR):這不是傳統放療。它利用精準定位(像GPS鎖定腫瘤)、高劑量、少次數(通常3-5次)的放射線,集中火力摧毀肺結節病灶。對無法手術的早期肺癌患者是個有效選擇,局部控制率不錯,副作用相對傳統放療低。但長期效果和手術比,仍有些爭議,特別是對可手術的較年輕病人。
- 熱消融治療(RFA, MWA, Cryoablation):也是在CT導引下,經皮將探針插入肺結節內。
- 無線射頻消融(Radiofrequency Ablation, RFA):針尖發出高頻電流產生熱能燒死腫瘤。
- 微波消融(Microwave Ablation, MWA):利用微波產熱,加熱範圍更大更均勻。
- 冷凍消融(Cryoablation):用極低溫(氬氦刀)凍死腫瘤細胞。 這些微創消融技術適用於小的(通常
積極監控(Active Surveillance)
這特別適用於純磨玻璃結節(pGGO)或實質成分很少的混合型磨玻璃結節(mGGO),尤其當它很小(
抗生素試驗性治療?
在過去,對於新發現、無法確定性質的小結節,特別是邊緣有點模糊像發炎的,有些醫師會開一段時間(如7-14天)的抗生素試試看。如果結節是細菌感染造成的,理論上可能會縮小或消失。但現在觀念改變了。首先,大部分小結節是陳舊疤痕,抗生素根本無效;其次,就算是活動感染,也可能是黴菌、結核菌等,普通抗生素也沒用;再者,如果結節是惡性的,吃抗生素當然也不會消,反而延誤後續評估。所以現在指南不建議常規使用抗生素作為診斷或「肺結節治療」手段,除非臨床症狀和影像高度懷疑是急性細菌性肺炎。
肺結節手術:決定開刀與手術方式
當醫師判斷肺結節需要移除(通常是高度懷疑或確診為惡性,或者良性但持續變大、有症狀),手術就是主要的根治性治療方式了。
什麼情況需要考慮肺結節手術?
決定開刀是個嚴謹的過程,需綜合考量:
- 高度懷疑或確診為惡性:這是手術最主要的適應症。早期肺癌(第一、二期)手術是治癒率最高的方式。
- 持續增大:在追蹤過程中,結節體積明顯變大(根據Fleischner Society指南,實質結節體積增加超過25%通常認為有意義),特別是實質成分增加,即使切片未證實惡性,也常建議手術切除以確診和治療。
- 影像特徵高度惡性:即使沒切片,如果CT上看起來非常不妙(比如有明顯毛刺、分葉狀、胸膜牽扯、含氣支氣管徵中斷等),且大小達到一定閾值(通常>8-10mm),醫師也會建議直接手術診斷兼治療。
- 良性腫瘤但引起症狀:例如錯構瘤長得太大壓迫氣道引起咳嗽或阻塞性肺炎。
- 病人意願與身心狀況:病人能否承受手術風險?心肺功能如何?是否充分了解手術利弊並願意接受?這些都是術前評估的重點。 決定進行「肺結節手術」需要專業的評估。
術前評估不可或缺
不是想開刀就能開。「肺結節手術」前的評估非常重要:
- 確立診斷與定位:盡可能取得切片結果。對於很小的深部結節,術前定位是關鍵(後面會談)。詳細的術前CT(最好有1mm薄層重建)讓外科醫師精準規劃。
- 分期檢查:確認是否已有淋巴結轉移或遠處轉移。通常包括腦部MRI或CT、全身骨掃描或PET-CT(正子攝影)、腹部超音波或CT。PET對判別肺結節良惡性和初步分期很有幫助(惡性腫瘤通常代謝旺盛會顯影)。
- 心肺功能評估:手術要切掉部分肺,所以病人剩餘的肺功能和心臟能不能負荷是核心考量。包括:
- 肺功能測試(PFT):看FEV1(第一秒吐氣量)、DLCO(肺瀰散功能)等指標。
- 心肺運動測試(CPET):更精準評估運動耐受力。
- 動脈血氣體分析:看血氧、二氧化碳濃度。
- 心電圖、心臟超音波評估心臟功能。 這些評估決定病人是否能承受手術、能承受多大的切除範圍(楔形切除、肺節切除、肺葉切除)。完善的術前評估是「肺結節手術」安全性的基石。
手術方式主流:微創胸腔鏡手術(VATS/RATS)
現在絕大多數的「肺結節手術」都是以微創方式進行了,傳統開胸(要在側胸切開一個長達20-30公分傷口,還要切斷肋骨)的比例已非常低。
- 胸腔鏡手術(Video-Assisted Thoracoscopic Surgery, VATS):
- 醫生在病人側胸壁上開1到3個約1-3公分的小切口(Port),放入內視鏡鏡頭和精細的長柄手術器械。
- 醫師看著電視螢幕操作,進行肺部切除手術。
- 優點:傷口小、疼痛較輕、術後恢復快、住院天數短(通常術後3-5天可出院)、胸腔引流管放置時間較短、術後呼吸功能影響較小、美觀。
- 達文西機器人輔助手術(Robot-Assisted Thoracoscopic Surgery, RATS):
- 原理類似VATS,但醫師不是直接手持器械,而是坐在操控台前,操作連接到病人身上的機械手臂進行手術。
- 優點:提供放大的3D立體視野、器械手腕關節有7個自由度,比人手更靈活穩定,特別適合在深部或狹窄空間進行精細操作(如淋巴結廓清)。
- 缺點:機器設備成本高昂,手術費用通常較高(健保可能有部分給付條件限制),手術時間可能稍長於熟練的VATS醫師。 無論VATS或RATS,都是現代「肺結節手術」的主流,追求精準與微創。
手術切除範圍:能少切就少切
手術目標是移除病灶並確保切緣乾淨(沒有癌細胞)。在肺癌治療原則(足夠的淋巴結廓清)和保留肺功能的平衡下,切除範圍有幾種:
- 楔形切除(Wedge Resection):只切除包含結節的一小塊楔形肺組織。這是對肺功能影響最小的方式。
- 適用情況:診斷不明的小結節、極早期肺癌(如
- 優點:保留最多肺組織。
- 缺點:若最終病理是浸潤癌,復發風險可能比肺節或肺葉切除高一些。醫師會根據術中冰凍切片快速病理結果決定是否需要擴大切除。
- 肺節切除(Segmentectomy):切除包含結節的那個肺節(肺葉是由幾個肺節構成的,右肺10節,左肺8-10節)。
- 適用情況:早期小型肺癌(
- 優點:比肺葉切除保留更多肺功能,理論上復發風險又比楔形切除低。
- 肺葉切除(Lobectomy):切除整個包含病灶的肺葉(右肺有上、中、下三葉,左肺有上、下兩葉)。
- 適用情況:這是治療早期非小細胞肺癌的標準手術方式,特別是當病灶稍大(>2cm)、位於中央、或楔形/肺節切除無法保證足夠安全距離(切緣)時。能提供最佳的局部控制和長期存活率。
- 全肺切除(Pneumonectomy):切除單側整個肺臟。這是最後手段,通常用於病灶非常大、侵犯肺門主要血管或支氣管,無法保留肺葉時。對心肺功能影響巨大,現在已較少做。 對於「肺結節手術」,趨勢是盡量在癌症根治的前提下,做保留肺實質的手術( Lung parenchymal sparing surgery),也就是優先考慮楔形或肺節切除(若符合適應症),以保存更多肺功能,特別對老年或多重疾病患者更有益。選擇哪種範圍是「肺結節手術」的核心決策。
術前定位技術:找準小目標
對於深藏在肺實質裡、很小的(
- CT導引下Hook-wire(鉤針)定位:手術當天早上或前一天,在CT室,醫師將一根帶倒鉤的金屬細線尖端精準放到結節旁邊或穿過結節,倒鉤卡住防止脫落,線尾留在皮膚外固定。開刀時,外科醫師沿著這根線的尾巴就能找到結節位置。最常用,但線有時會脫鉤或移位,病人在等待開刀時移動要小心。
- CT導引下微線圈(Microcoil)定位:將一個微小金屬線圈置放到結節附近。手術中用特殊探針偵測線圈位置或直接在影像下看到線圈。線圈不會移位,但需要醫院有對應的偵測設備或在術中使用C-arm X光機。
- CT導引下染色劑(如Methylene Blue)注射:將少量染色劑注射在結節周圍的肺實質裡。開刀時看到藍染的區域就是目標。操作簡單便宜,但染料可能擴散範圍變大或很快被吸收,成功率略低於前兩者。
- 術中超音波定位:在VATS手術中,醫師將無菌的超音波探頭直接放在肺表面掃描。如果結節夠大、夠實質且靠近肺表面,有經驗的醫師有時可以用超音波找到。
- 混合性現實(MR)導航定位:較新技術,結合術前CT影像和術中即時影像,用特殊眼鏡或顯示器將虛擬影像疊加在真實肺部上導航。 精準的術前定位是「肺結節手術」成功切除微小病灶的必要步驟。
淋巴結取樣/廓清:分期關鍵
如果「肺結節手術」的病灶確診是惡性腫瘤,手術中很重要的一步是處理淋巴結!為什麼?
- 分期需要:確認癌細胞有沒有擴散到淋巴結?擴散到哪一站(肺門、縱膈腔)?這是決定癌症期別(Stage)和後續是否需要輔助治療(化療、放療、標靶、免疫)的最關鍵因素之一。
- 治療一部分:移除可能含有癌細胞的淋巴結本身也是一種治療。 做法有:
- 淋巴結取樣(Sampling):根據腫瘤位置和術前影像,切除特定幾站(通常是引流區域)的幾顆看起來可疑或代表性的淋巴結送病理檢查。
- 淋巴結廓清(Dissection):系統性地切除腫瘤所在肺葉相關引流區域的所有淋巴結群(葉內、肺門、特定縱膈腔站別)。這是更標準的做法,能提供更準確的分期資訊。 外科醫師會在術中根據情況和規範進行淋巴結廓清。
肺結節手術後遺症:了解可能的風險與長期影響
任何手術都有風險,「肺結節手術」也不例外。雖然微創手術已大幅降低不適,但還是要了解可能發生的情況。
常見的術後初期併發症
手術後住院期間可能遇到的問題:
- 疼痛:傷口痛、引流管摩擦痛、肌肉痛、肋間神經痛是必然的,只是程度差異。微創手術(VATS/RATS)的疼痛通常比開胸手術輕很多,且在良好止痛(口服藥、靜脈注射、自控式止痛PCA、有時局部神經阻斷)下多可控制。深呼吸、咳嗽會痛,但要努力配合復健做,避免肺炎。
- 氣胸(Pneumothorax):肺被切開縫合後,或多或少會漏點氣。術後一定會放置1-2條胸腔引流管(胸管)接到引流瓶,把肺漏出的氣體和滲出的血水引出來,讓肺重新膨脹貼緊胸壁。通常術後幾天,等漏氣停止、引流量變少,就會拔管。拔管後偶有少量氣胸復發,若量少會自行吸收,量多可能需要再放細引流管。
- 肺部併發症:
- 肺擴張不全/肺炎(Atelectasis/Pneumonia):術後怕痛不敢深呼吸、咳嗽,痰液積在肺裡排不出,導致部分肺塌陷,甚至引發肺炎。這是常見併發症,強調術後復健(深呼吸、咳痰、下床活動)極重要!必要時用支氣管鏡吸痰。
- 肺滲漏延長(Prolonged Air Leak):肺部切面縫合處持續漏氣超過5-7天。較常見於肺功能差(如肺氣腫)、切除範圍大或位置較深的情況。處理就是耐心等,維持引流,必要時使用負壓引流裝置(Heimlich Valve)讓病人帶管出院回家等癒合(通常幾週內會好)。嚴重或持續太久可能需二次手術修補。
- 急性呼吸窘迫症(ARDS):罕見但嚴重的併發症,整個肺快速發炎、積水、僵硬,導致嚴重呼吸衰竭。需插管及加護病房積極治療。風險因子包括大手術、輸血、敗血症等。 這些是「肺結節手術後遺症」中較為急性期的問題。
出血與血胸
手術中止血很重要,術後也可能出現:
- 術後出血:可能來自肺部切面滲血、肋間動脈出血、或粘連處剝離後的滲血。表現為胸管引流出大量鮮血或血塊、血壓下降、心跳快。若出血量大或持續,需緊急輸血甚至重返手術室止血。
- 血胸(Hemothorax):血液積在肋膜腔內。除了術後出血導致,也可能是引流管拔掉後小血管再滲血。大量血胸會壓迫肺臟,引起呼吸困難,需要引流或處理。 持續關注胸管引流量是護理重點。
感染相關風險
任何手術都有感染風險:
- 傷口感染:手術切口紅腫熱痛、有膿。通常不嚴重,換藥、抗生素即可,極少數需清創。
- 膿胸(Empyema):肋膜腔內感染積膿。可能因為術中污染、肺部感染蔓延、或持續氣胸/血胸繼發感染。症狀包括發燒、胸痛、白血球升高。需抗生素治療,並可能需要胸腔鏡手術清創、放置更粗的引流管或沖洗。是較麻煩的「肺結節手術後遺症」。
- 肺炎:如前所述。
長期可能的後遺症與功能影響
手術恢復順利出院後,仍可能有長期或慢性的影響:
- 慢性疼痛:少數病人(約5-20%)可能在手術後幾個月甚至幾年,手術側胸部仍有持續性疼痛或感覺異常(麻、刺、緊)。可能與肋間神經損傷、疤痕組織沾粘、或肋軟骨發炎有關。大多不嚴重,可透過止痛藥、神經性疼痛藥物、復健、局部注射改善。
- 呼吸功能下降:切掉部分肺,肺活量當然會減少一些。切除範圍越大(肺葉 > 肺節 > 楔形),影響越大。本身肺功能好、年紀輕的病人,通常代償能力好,日常活動不太感覺。但本來肺功能就差的(如老菸槍COPD病人),術後可能更容易喘,需要更積極的肺部復健運動。肺功能減損是無法避免的「肺結節手術後遺症」,但微創及保留肺組織的手術已盡量減少此影響。
- 運動耐受力下降:同樣與切除肺組織有關,可能感覺體力不如手術前,爬樓梯或快走會比以前容易喘。透過循序漸進的運動訓練(如快走、騎腳踏車),大部分人可以逐漸恢復到接近術前狀態或找到新的平衡點。
- 慢性咳嗽:手術後一段時間(甚至長期)可能有乾咳或刺激咳。可能與手術區域敏感、支氣管輕微變形、呼吸道分泌物改變、或胃食道逆流有關。通常不嚴重,可對症處理。 這些「肺結節手術後遺症」多數可以適應和控制。
Q&A:醫師解答常見疑問
肺結節是什麼意思?
肺結節就是在肺部電腦斷層(CT)或X光片上看到的一個圓圓的小點點或小團塊,直徑不超過3公分。它只是一個影像上的描述,就像看到一個影子,不代表它就一定是什麼壞東西。絕大部分的小結節其實是良性的,像以前肺部發炎留下的疤痕、一些小肉芽腫之類的。當然,也有少部分可能是肺癌早期表現。所以發現肺結節,重點是後續的評估和追蹤,看它是什麼性質、會不會變化,醫生會根據風險來決定怎麼處置。別一看到「肺結節」三個字就先嚇壞了!
肺結節會自己消失嗎?
有可能!但不是所有的都會。如果是新發的、因為感染或發炎引起的肺結節(比如小範圍的肺炎、過敏性肺炎之類的),在身體抵抗力把問題解決掉之後,這個結節是有機會自己縮小甚至消失不見的。如果是陳舊的疤痕組織形成的結節,那它就定型在那裡了,不會消失,但也通常不會變大或害你。至於惡性的肺結節(肺癌),那就幾乎不可能自己消失,如果放著不管,它通常是會慢慢長大的。所以醫生才會說要追蹤,就是要看它到底是哪一種。如果追蹤幾次發現它變小了或沒了,那就恭喜你啦!
肺結節一定要手術嗎?
完全不是!只有一部分的肺結節需要開刀。醫生評估後認為風險很低、看起來很良性的小結節,尤其是小於5毫米的,定期追蹤CT就好了,根本不用動刀。有些風險中等、性質不明的,也是先追蹤看變化。只有當結節在追蹤中變大變壞、或者一開始評估就高度懷疑是惡性、或者切片證實是惡性肺癌了,為了診斷兼治療,才需要手術。還有一些是良性但持續長大引起症狀的(很少見)。手術不是唯一的選項,觀察、切片、甚至非手術治療(如放射線)都可能是合理選擇。千萬別自己覺得有結節就非開不可。
肺結節要追蹤幾年?
這個沒有標準答案,差別很大!醫生會根據這個結節一開始被發現時的樣子(大小、實心還是磨玻璃、邊緣如何)、有沒有危險因子(抽菸、家族史這些)、還有追蹤過程中的變化來決定要追多久。像是很小的實心結節(
肺結節微創手術有什麼優勢?
相比以前那種切開胸壁、鋸斷肋骨的大傷口開胸手術,現在的胸腔鏡微創手術(VATS)或機器人手術(RATS)優勢真的很明顯:
- 傷口小、疼痛少:開幾個1-3公分的小洞,肌肉切得少,不用鋸肋骨,術後傷口痛的程度和時間都大大減輕。
- 恢復快:疼痛少了,病人比較敢深呼吸、咳痰、早點下床活動,肺部併發症(像肺炎)的機會降低,住院天數也明顯縮短(常規肺葉切除微創手術約3-5天,開胸可能要7-10天以上)。
- 出血少:內視鏡放大效果好,止血更精準。
- 美觀:疤痕小很多,藏在側胸不太明顯。
- 保留較多肺功能:傷口小、疼痛少,病人術後更能配合呼吸訓練,加上微創手術本身對胸壁結構破壞小,呼吸肌肉功能影響少,長遠來看呼吸功能保存較好。
- 視野好:內視鏡有放大效果,深部角落看得更清楚(特別是機器手臂)。 當然,微創手術也需要醫師有足夠的技術和經驗,不是所有複雜情況都適用(但適應症越來越廣),但對於適合的病人來說,它確實是很大的進步。這也是為什麼現在絕大部分的「肺結節手術」都傾向採用微創方式。